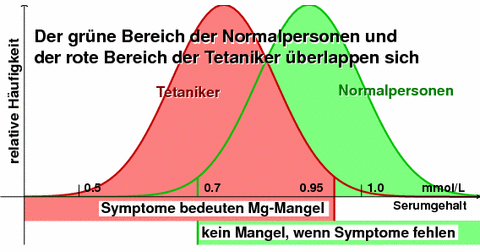
|
In der zitierten Metaanalyse gibt es nur eine Studie (Witteman et al. 1994),
die wenigstens zwei der genannten Forderungen erfüllte;
in dieser Studie wurden 24 Wochen lang 20 mmol Mg
als Mg-Aspartat oral verabreicht.
Obwohl keine Subgruppenbildung erfolgte,
konnte unter diesen Bedingungen eine signifikant stärkere
diastolische Blutdrucksenkung -
im Vergleich zum Durchschnitt der Metaanalyse -
nachgewiesen werden.
Im Ergebnis fiel der systolische um 2,7 mm Hg (95% CI 0,2, 6,7; P = 0,18)
und der diastolische Blutdruck um 3,4 mm Hg (95% CI 1,3, 5,6; P = 0,003)
im Vergleich zur Placebo-Gruppe.
In der doppelblind-randomisierten crossover-Mg-Therapiestudie
von Sanjuliani et al. (1996) mit 600 mg Mg (als Mg-Oxid),
verteilt auf 3 Dosen pro Tag, allerdings nur über 6 Wochen,
wurde zusätzlich gezeigt,
dass der Mg-Erythrozyten-Wert (intrazelluläres Mg) unter Therapie
signifikant anstieg,
während der intrazelluläre Na-Wert sank;
eine Gruppe von 40% der Patienten sprach besonders gut an
mit einer Blutdrucksenkung von über 10 mm Hg,
während die gesamte Gruppe nur eine Reduktion von 7,6 mm Hg (P<0,05)
systolisch und 3,8 mmHg (P<0,01) diastolisch
bzw. eine Reduktion des mittleren Blutdrucks von 5,9 mm Hg (P<0,01) aufwies.
|